几乎每个人都有体检的经历,可能有些人会把体检当成是一次例行公事,做完就完了。在笔者看来,体检是了解身体健康状况的起点,我们应该像管理财富一样去管理我们的健康。对于体检,人们常常有种误解,以为越贵、越高大上的体检就越好,其实并不是。

今天我们就来谈谈体检的十大常见误区。
所谓“滴血验癌”,就是通过血液里面的肿瘤标志物的检查来判断一个人有没有肿瘤,它其实是一项被滥用的检查。

实际上,除了甲胎蛋白、前列腺特异性抗原、CA125联合彩超有一定意义外,其它所谓的肿瘤标志物,如癌胚抗原、CA153、CA199等都没有筛查的意义。肿瘤标志物更多地是被用于已确诊肿瘤的监测。
例如有些患者在诊断结直肠癌时,癌胚抗原水平会升高,医生可以监测治疗后癌胚抗原水平的变化,判断肿瘤有无复发迹象。
所谓“基因检查”主要是集中在肿瘤方面的基因检查,跟肿瘤相关的基因有上百种,相关不代表因果关系(见下表),实际上只有5-10%的肿瘤是遗传的,这些肿瘤当中有很多是有家族史的,脱离家族史的了解去进行普遍的基因检查是不被推荐的。
在常见的肿瘤中,研究比较多的是遗传性乳腺癌、卵巢癌、结直肠癌,这些肿瘤都有比较明确的早期筛查和预防的措施,而其它很多肿瘤即使你知道有基因突变,目前也不知道怎么去提前筛查和预防。
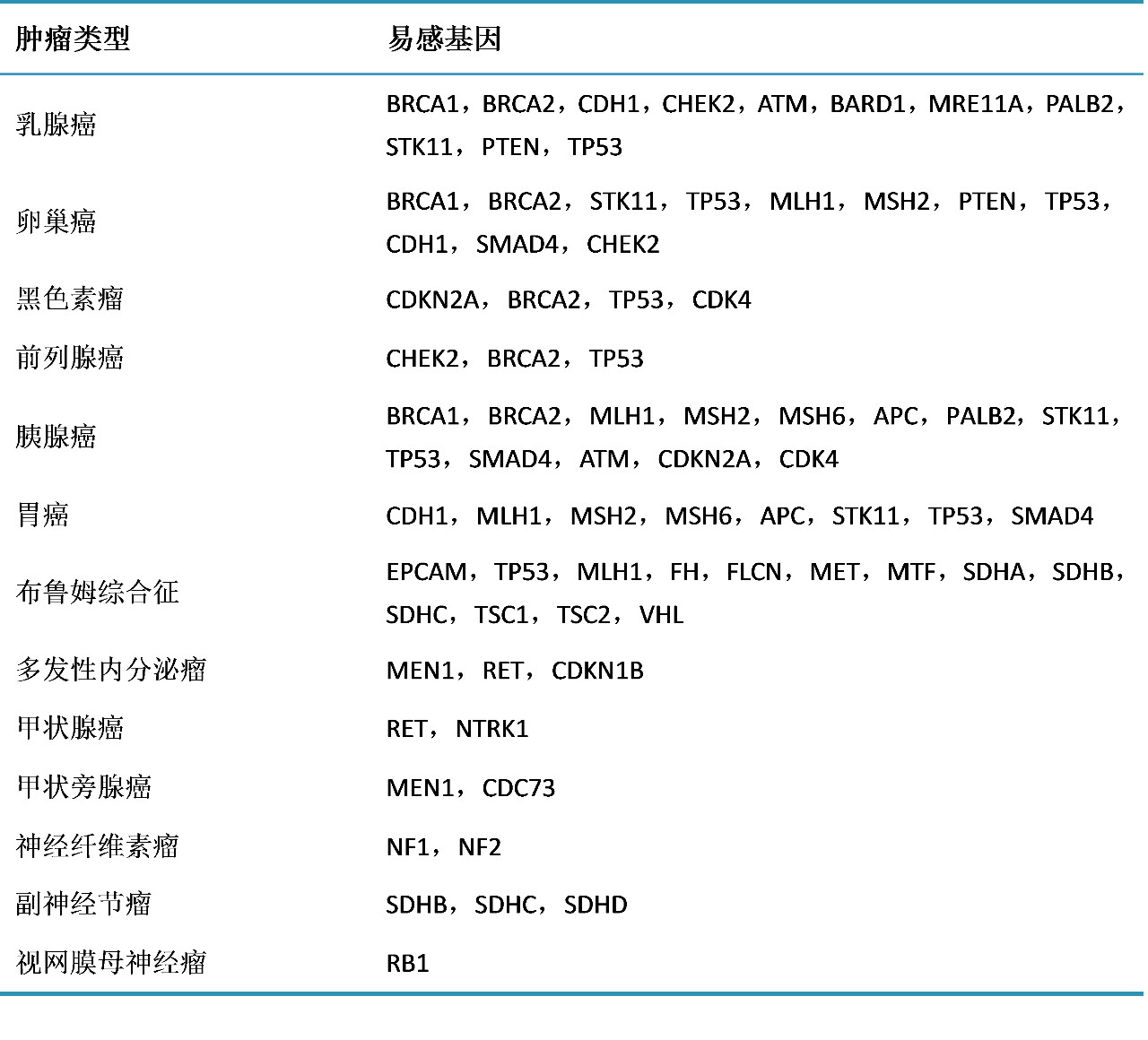
部分基因可能轻度地增高一个人患癌的风险,比如这个人本来患某种肿瘤的风险是千分之一,那么基因检查后风险增高三五倍,看上挺吓人的,但实际概率变成了千分之三、千分之五,仍然不足以使我们改变临床决策。相比之下,携带BRCA1/2基因突变者其终身患乳腺癌的风险约为70%,这就需要改变临床决策了。
人类的疾病多达上万种,很难通过一次体检发现所有的疾病,体检是为了查出两大类疾病:一类是常见的重大疾病,比如说常见的恶性肿瘤,包括肺癌、乳腺癌、宫颈癌、结直肠癌(大肠癌)、肝癌、胃癌等,这些肿瘤早期症状不明显,等到有症状的时候往往都是中晚期了;另外,常见的慢性疾病早期也是可以发现的,如高血压、糖尿病、高血脂、高尿酸血症等,体检有助于针对这些疾病进行干预,避免发生后续的心梗、卒中等严重疾病。

体检同时是也为了查出可防可治的疾病,在常见的感染性的疾病当中,乙肝、丙肝、幽门螺杆菌等都可以进行治疗。乙肝虽然很难治愈的,但如果一位女性在怀孕之前发现有乙肝的话,她在孕期是可以并且应该使用抗乙肝病毒药物的,这样能极大减少甚至完全阻断乙肝传染给孩子的风险。
体检要全面,这个观点没错,但不是越多就代表越全面,有时候过多的检查反而会带来不必要的烦恼。
比如,女性中常见的宫颈癌筛查,ASCCP(American Society for Colposcopy and Cervical Pathology)就推荐不要对21岁以下的女性进行,这是因为这个年龄段患宫颈癌的人很少。对于这个年龄段的女性,即使出现宫颈上皮内瘤变CIN 1级,也是不需要治疗的,因为其自发缓解率较高。如果过早筛查出CIN 1级,反而可能带来不必要的治疗。
大部分的体检都会有一些套餐,这是合理的,但我们要知道,这种套餐的设定是针对普通风险人群,而不是高风险人群。
什么是高风险人群?以安吉丽娜·朱莉为例,她之所以预防性地切除了双侧的乳腺和卵巢,是因为她的母亲、姨妈都是乳腺癌患者,并且医生发现了她们家族成员携带遗传性乳腺癌的基因突变,所以她是高风险人群,需要特殊考虑,预防性切除是可选手段之一,更早采用不同方法例如磁共振筛查也是可选手段之一。
以前笔者曾遇到过一位朋友咨询,她的父亲因男性乳腺癌而去世,其实她就是乳腺癌高危人群,需要特殊对待。因此,医生的咨询有助于发现少数高危人群,帮助体检更有针对性。
这,恐怕体检做不到。以肺癌为例,其筛查手段是每年进行低剂量CT检查,整体上能降低20%的肺癌死亡率。所以即使每年CT检查也不能使所有查出肺癌的患者避免死亡,要想远离肺癌,最重要的是戒烟,毕竟90%的肺癌都跟吸烟有关。
因此,体检和预防应该相辅相成,共同保障身体健康。
很多人会在体检报告当中看到异常的指标,年龄稍长的人可能会有二三十个异常情况,体检建议中常会建议分别看各种专科。但是,正是因为要看各种专科比较麻烦,很多人才放弃了看各种专科。
其实,大家需要的是针对各项指标的整体解读。有哪些指标是有内在关系的,有哪些指标虽然有异常,其实对身体没有影响,这些都需要医生有扎实的知识功底,进行深入地交流,才能减少体检者的焦虑,并针对性地进行生活方式或药物的干预。
PET/CT全称是正电子发射计算机断层显像,是在CT的基础上增加了对代谢活性的成像,也就是说,既可以看到体内有没有包块,还可以看到包块的代谢活不活跃,一般来说,代谢越活跃,提示生长越快,越有可能是恶性肿瘤。
但是,在常规手段的基础上加上PET/CT并不会帮助更早发现肿瘤。比如女性的宫颈癌筛查,早期宫颈癌只能看到宫颈黏膜上皮有一些异型的细胞,这在PET/CT上是看不到的,PET/CT对于1cm以下的肿瘤辨别率偏低。另外,做PET/CT接受的辐射量也是偏大的,这可能也引起额外的担心。
实际上,各大医学组织均没有推荐常规使用PET/CT用于体检筛查。
在胃癌、肠癌这些检查方面,我们需要做内镜检查。有些人可能做过常规胃镜,比较痛苦,导致对胃镜的检查比较抵触,故有使用胶囊内镜来替代常规内镜。
胶囊内镜外观像一粒胶囊,里面带着摄像头,被吞下去以后,它会从我们的口腔到食道到胃到肠道,可以把整个消化道黏膜的情况看得比较清楚,这是胶囊内镜理论上的优势。
有意思的是,人的肠道非常长,大部分的肠道是小肠,但小肠里面的肿瘤只占所有消化道肿瘤中不到1%,最常见的肿瘤是食管癌、胃癌和大肠癌。食管癌、胃癌可通过胃镜,大肠癌可通过结肠镜看得比较清楚,没有必要去做胶囊内镜,而且胶囊内镜价格比胃肠镜更为昂贵。
另外,如果胶囊内镜发现了有问题,最后还是要做普通胃肠镜来做活检。临床上胶囊内镜主要用于小肠的病变,也就是胃镜、结肠镜所不能看到的那部分肠道病变。
大部分的体检不包含齿科检查,这不代表齿科检查没必要。其实,齿科检查没有必要非得跟体检同时去做,可以跟常规体检错开,但需要每年定期去做,这样可以发现早期的隐匿性问题。齿科的检查和洁牙,标准的做法就是每年做两次。简单地估算,十年的齿科检查包括洁牙的花费,也要低于一颗种植牙的花费。
预防重于治疗,这是医学上被反复证实的真理。
以上就是体检中常见的十大误区,希望能够为大家提供更多的借鉴意义。
【参考文献】
1. Ladd SC. Whole-body MRI as a screening tool? Eur J Radiol. 2009 Jun;70(3):452-62.
2. Debbie S, et al. American Cancer Society, American Society for Colposcopy and Cervical Pathology, and American Society for Clinical Pathology Screening Guidelines for the Prevention and Early Detection of Cervical Cancer. CA Cancer J Clin. 2012 May-Jun;62(3):147-72.
3. Massad LS, Einstein MH, Huh WK, Katki HA, Kinney WK, et al. 2012 updated consensus guidelines for the management of abnormal cervical cancer screening tests and cancer precursors. Obstet Gynecol. 2013;121:829-46.