|
1、糖化血红蛋白(HbA1c)
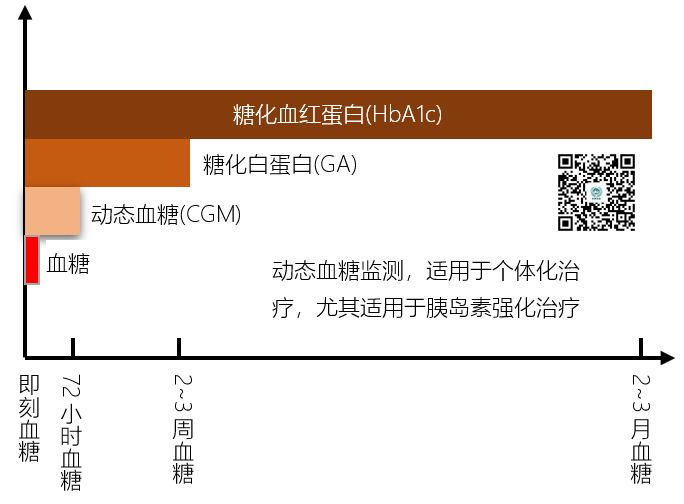
糖化血红蛋白:是血液中葡萄糖与红细胞中的血红蛋白不可逆结合的产物,随红细胞消亡而消失。红细胞的生命期 120 天左右,所以可反映测定前 2~3 月血糖的平均水平。
正常值:4%~6%。 ——WHO 建议在条件具备的国家和地区采用 HbA1c 诊断糖尿病,诊断切点为 HbA1c≥6.5%。
优点:较静脉血糖更能反映长期的血糖情况,且不受短期饮食、运动等生活方式的影响。
缺点:对于患有贫血和血红蛋白异常疾病的患者,HbA1c 的检测结果是不可靠的。
2、糖化白蛋白(GA)
糖化白蛋白,是血液中葡萄糖与血清白蛋白结合的产物。因为白蛋白半衰期只有 17~20 天,所以糖化白蛋白(GA)只能反映测定前 2~3 周血糖的平均水平。
正常值:11%~17%。
临床应用:
- GA 可用于监控血糖变化:GA 反映了到采血日期为止,过去 2-3 周的平均血糖值,适合观察血糖的变化情况。
- GA 更有助于客观、准确、可靠地评估糖代谢状态:GA 检测可鉴别糖代谢紊乱是糖尿病还是单纯的应激状态,对于病情判断、指导治疗及监测病情有重大的临床意义。
- GA 检测可用于评价降糖疗效,更好地指导治疗:在糖尿病患者降糖治疗过程中,GA 浓度的变化早于 HbA1c 的变化,能够更快反映治疗效果。
- 《中国血糖监测临床应用指南》中明确指出:GA 是评价短期糖代谢控制情况的指标,尤其是对于糖尿病患者治疗方案调整后疗效的评价方面,GA 可能比 HbA1c 更具临床参考价值;GA 与 HbA1c 联合测定有助于判断高血糖持续时间,辅助区分应激性高血糖与糖尿病患者;GA 与 HbA1c 相似,可用于筛查糖尿病。
血白蛋白的更新速度影响 GA 的水平,如果有肾病综合征、肝硬化等白蛋白更新速度加快的个体,GA 水平相对较低。BMI 也是影响 GA 水平的重要因素,与之呈负性影响,原因尚不明确,可能与肥胖者白蛋白更新速度、分解速度加快有关。因此,在体脂含量较多或腹型肥胖的人群中,GA 可能低估实际血糖水平。目前尚缺乏有关 GA 与糖尿病慢性并发症的大样本、前瞻性研究,因此 GA 暂时还不能用于判断长期血糖控制水平,也不能反映血糖波动的特征。筛查糖尿病:GA≥17.1% 时可以筛查出大部分未经诊断的糖尿病患者。优点:适用于患有贫血和血红蛋白异常疾病的患者,尤其适用于糖尿病患者用药方案的调整。缺点:对于患有肾病综合征、肝硬化等影响白蛋白更新速度的疾病的患者,检测结果是不可靠的。对糖化血红蛋白的认识存在 6 大误区,你中招了吗?很多糖友认为既然糖化血红蛋白检测很有意义,只要隔段时间测 1 次糖化血红蛋白就可以了,平时血糖就不需要监测了。其实这种认识是错误的,糖化血红蛋白不能代替日常的血糖监测。糖化血红蛋白虽然是目前临床上监测糖尿病的「金指标」,但它仅仅表示近 2-3 个月的血糖平均值,既不能反映每天的血糖波动及控制情况,也不能反映糖友低血糖的风险。糖化血红蛋白是糖尿病监控的 “金标准”,但没有必要频繁地进行该指标的检测。- 对于血糖控制平稳并达标的患者每年测定 2-3 次糖化血红蛋白即可;
- 对于治疗方案改变或血糖控制没能达标的患者,每 3 个月测定 1 次糖化血红蛋白。
糖化血红蛋白是反映长期血糖变化的稳定指标,不受是否使用降糖药物的影响,不受进餐的影响,检测时可以任意时间采血,不需要空腹。一般情况下,血糖和糖化血红蛋白的变化趋势是一致的,但有时两者变化不一致。比如,暴发性 1 型糖尿病,患者往往病程短,常出现症状 1 周左右即出现酮症酸中毒。还有酗酒、缺铁性贫血、高甘油三酯血症可使糖化血红蛋白升高。妊娠期妇女血容量增加、血红蛋白降低、溶血性贫血、急慢性失血、慢性肾衰竭、血红蛋白病,糖化血红蛋白检测值都较低。
不少患者认为糖化血红蛋白越接近正常值越好,这种认识是不完善的。建议大多数成人 2 型糖尿病患者的糖化血红蛋白控制目标为 < 7.0%。糖化血红蛋白控制目标还应根据患者的年龄、病程、健康状况、药物不良反应风险等因素实施分层管理,以期达到最合理的平衡。- 如患者年龄较轻、病程较短、预期寿命较长、无并发症、不合并心血管疾病、使用的降糖药不增加低血糖风险,推荐的糖化血红蛋白控制目标为≤6.5%。
- 对于糖尿病病程较长、已有心血管疾病病史或心血管疾病极高危的 2 型糖尿病患者,推荐糖化血红蛋白控制目标为 < 8.0%。
- 合并阿尔茨海默病的患者及老年独居者,若预期寿命较长,糖化血红蛋白可控制在 7.5% 左右;若预期寿命 < 5 年,糖化血红蛋白可控制在 < 9.0%。
- 糖尿病病程 > 15 年、既往发生过无感知性低血糖、有严重伴发疾病(如肝肾功能不全)或全天血糖波动较大并反复出现低血糖症状的患者,最重要的是防范低血糖的发生,并避免患者出现高血糖症状。针对此类患者的高质量医学证据有限,建议将糖化血红蛋白控制在 7.0%~9.0%。
- 对于计划妊娠的糖尿病患者,在不出现低血糖的前提下,空腹和餐后血糖应尽可能接近正常,建议糖化血红蛋白 < 6.5% 时妊娠。
- 对于合并恶性肿瘤的患者,若预期寿命较长,糖化血红蛋白可控制在 7.5% 左右;若预期寿命 < 5 年,糖化血红蛋白可控制在 < 9.0%。
- 对于执行治疗方案较困难的患者,如精神或智力障碍者、视力减退者等,建议糖化血红蛋白放宽至 < 9.0%。
- 相对健康的老年患者有较长的预期寿命,可以考虑将糖化血红蛋白控制到 < 7.5%;若患者正在使用增加低血糖风险的药物(如胰岛素或胰岛素促泌剂),糖化血红蛋白不宜低于 7.0%。
- 健康中度受损的老年患者有中等长度的预期寿命,低血糖风险较高,跌倒风险高,糖化血红蛋白目标值可放宽至 < 8.0%;若患者正在使用增加低血糖风险的药物,糖化血红蛋白不宜低于 7.5%。
- 健康状态较差的老年患者预期寿命有限,治疗获益不确定,糖化血红蛋白目标值可进一步放宽至 < 9.0%;若患者正在使用增加低血糖风险的药物,糖化血红蛋白不宜低于 8.0%。
2010 年,美国糖尿病学会颁布的糖尿病管理指南已经将糖化血红蛋白≥6.5%作为糖尿病的诊断标准之一。2011 年,世界卫生组织也建议,在条件具备的国家和地区采用糖化血红蛋白的这一切点诊断糖尿病。鉴于糖化血红蛋白的检测在我国的开展尚不普遍,部分地区检测方法的标准化程度尚不够统一,测定糖化血红蛋白的仪器和质量控制方面也尚不能符合目前糖尿病诊断标准的要求。因此,中华医学会糖尿病学分会发布的《中国 2 型糖尿病防治指南 (2017 年版)》建议将糖化血红蛋白用于评估糖尿病患者的血糖控制状况,但我国暂不推荐将糖化血红蛋白作为糖尿病诊断标准。 |