随着医疗水平的发展,特别是免疫抑制剂、第三代头孢菌素等高效广谱抗菌药物的广泛使用和侵入性诊疗方法的开展,凝固酶阴性葡萄球菌(coagulase-negative staphylococci,CNS)在临床上的分离率和耐药株比例越来越高。这本是一类存在于健康人皮肤、口腔及肠道的正常菌,曾一直被认为无致病作用,但目前该菌种引起的如败血症、心内膜炎、术后感染的报道日益增多,是院内感染的重要病原菌之一。耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)的出现,也给临床诊断与治疗带来了不小的麻烦。
“如何区分CNS是定植菌,还是感染菌”已成为临床医生、检验科与院感人员纠结的一大难题。这不仅影响抗生素的合理使用,细菌耐药与不良反应,病人住院时长等,还直接影响着临床医生对治疗方法的思考与选择。
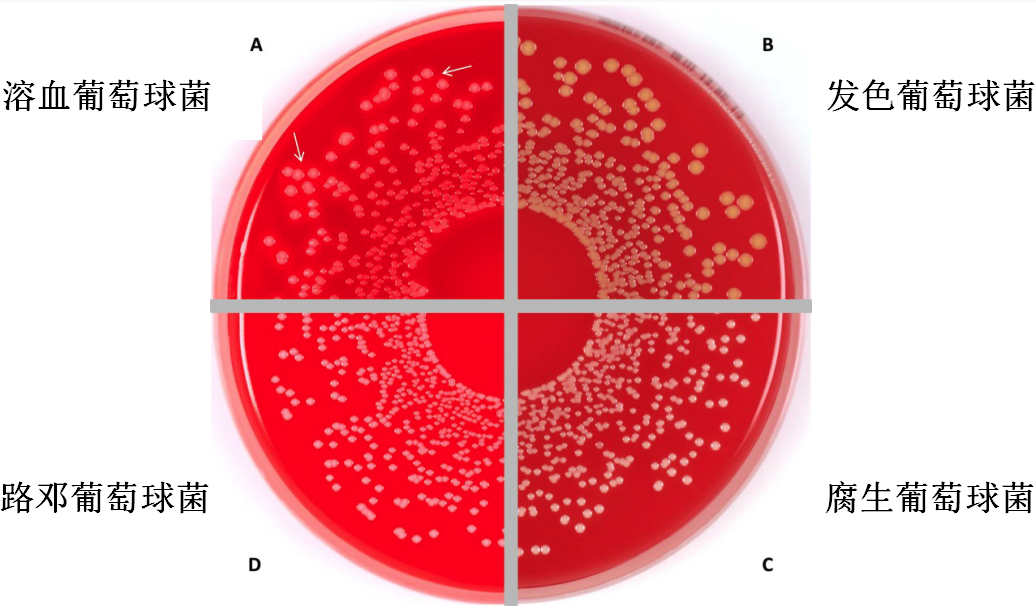
凝固酶阴性葡萄球菌(CNS),是指不带有血浆凝固酶的一类弱毒力葡萄球菌,其形态、排列和染色性与金黄色葡萄球菌相似,在人群(尤其在医院内人群)带菌率高,以表皮葡萄球菌、腐生葡萄球菌等为代表。
最初,CNS常被认为是寄居于健康人皮肤和粘膜的一组微生物群(皮肤、肠、胃与口腔等都有存在),一般很少引起感染。但即便感染以后,大多数情况下,也不容易出現典型性的病症。凝固酶,即一种由葡萄球菌产生的具有类似凝血酶原激酶的活性的酶类物质,能引起血液中的纤维蛋白原变为纤维蛋白,进而能使带有抗凝剂(如枸椽酸钠或肝素)的血浆加速凝固,保护病原菌不被吞噬或免受抗体等干扰,但也使感染局限性,不容易对外扩散。凝固酶呈阴性的葡萄球菌因沒有凝固酶的局限,相对更容易扩散到人体其他位置。
CNS本是人体的正常菌群,与其他正常菌群通过营养竞争、代谢产物的相互制约等因素,维持着人体良好的生存平衡。但在一定条件下,如机体免疫功能低下,或CNS定居部位改变,离开正常寄居部位,进入其他非正常部位时,脱离了原来的制约因素而生长繁殖,这种平衡关系即被打破,原来不致病的正常菌群中的细菌也能成为感染性病原菌(即条件致病菌)。
1.免疫缺陷、免疫抑制、皮肤和粘膜屏障受损的人群容易感染;
2.住院期间使用留置导管等医疗器械,刚好为CNS提供了有利的生存环境;
3.治疗性和预防性抗生素的滥用,导致高选择性抗生素压力,菌群失调,导致(多重)耐药CNS的出现和传播。
因此,CNS是长期住院的免疫力低下患者的潜在敌人,临床上要随时保持警惕。
1.临床分离到的CNS中,最主要是表皮葡萄球菌,其次是溶血葡萄球菌、人葡萄球菌和腐生葡萄球菌。近年来,由于检测技术的不断更新,质谱技术和基因测序使用的普遍性,其它新型的菌种也逐渐被检出(如S. pettenkoferi、S. massiliensis、S. petrasii)。
2.临床上大多数感染的特点是亚急性和慢性感染过程。CNS可引起局部和播散性异物相关性感染(foreign body-related infections,FBRIs)。
3.CNS分为不致病型和低、中、高毒力型的菌株,毒力强的菌株可能会导致心脏瓣膜破裂、脓肿等严重并发症的发生。CHINET中国细菌耐药监测结果
(三级医院 2019年)
血液标本前5位分离菌:大肠埃希菌、肺炎克雷伯菌、表皮葡萄球菌、金黄色葡萄球菌和人葡萄球菌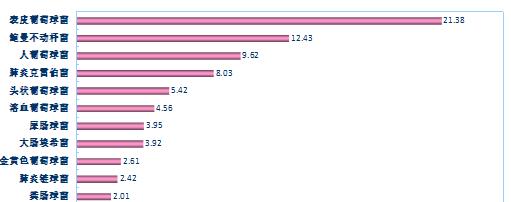
![]()
脑脊液标本前5位分离菌:表皮葡萄球菌、鲍曼不动杆菌、人葡萄球菌、肺炎克雷伯菌和头状葡萄球菌MSSE(849株)与MRSE(3967株)对抗菌药的耐药率(%)
![]() 其他MSCNS(1322株)和MRCNS(4760株)对抗菌药的耐药率(%)
其他MSCNS(1322株)和MRCNS(4760株)对抗菌药的耐药率(%)
CNS在无菌体液标本中的分离率占到前三位,值得临床高度重视。
甲氧西林耐药凝固酶阴性葡萄球菌(MRCNS)全国平均检出率为75.4%,较2018年下降了0.3个百分点;MRCNS检出率地区间有一定差别,其中陕西省最高,为80%,宁夏回族自治区最低,为58.7%。MRCNS的总体耐药率仍然处于较高水平。
1.Georg Peters (1951~2018)早在20世纪80年代初对葡萄球菌在感染的静脉导管上形成生物膜进行了开创性研究工作。
2.生物膜可在医疗器械这些非生物表面或生物表面(如宿主的外来物质或宿主组织)上形成。
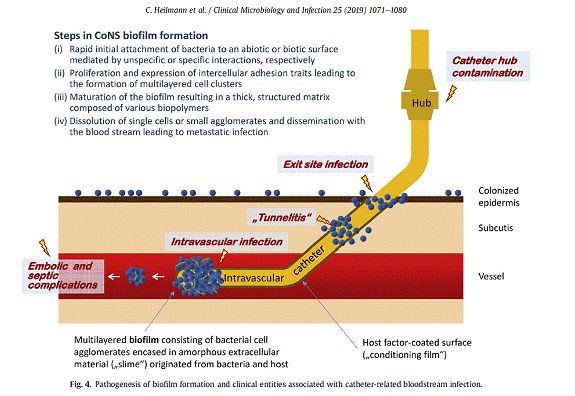
1)分别通过非特异性或特异性的相互作用介导细菌快速附着在非生物或生物表面,如范德华力、疏水相互作用和电荷。葡萄球菌细胞壁结构中的磷壁酸、表面蛋白(MSCRAMMs)和自溶酶AtlE与粘附过程密切相关。
2)细胞间黏附特性的增殖和表达,导致多层细胞簇的形成。细胞间黏附是由生物大分子介导的,如多糖和蛋白质。
3)由各种生物分子组成的厚基质的成熟生物膜。由于eDNA和磷壁酸的阴离子特性,可与带正电荷的多糖粘附素(PIA)相互结合,促进生物膜的集聚和成熟。
4)单细胞或小团聚体溶解并随血流扩散,导致转移性感染。生物膜的水解与重多酶类相关,如蛋白酶、核酸酶或糖基水解酶。另外,一些调节肽和核酸酶也参与了此过程。
除了毒力因子的获得,葡萄球菌还进化出额外的机制来维持其在宿主体内、调节感染的过程。与金黄色葡萄球菌类似,CNS可以从感染的方式转变为适应细胞内的生活方式,从而导致炎症反应减弱,引起慢性和复发性感染。
值得注意的是最近大多数关于CNS SCVs(小菌落变异体)的研究都与慢性假体关节感染有关。体外和动物实验证实表皮葡萄球菌SCVs能定植形成生物膜和脓肿的能力。
65岁,男性患者,慢性肾脏疾病,定期在门诊透析室治疗,近期出现不明原因的发热就诊,实验室检查炎症相关指标异常(见下表)。
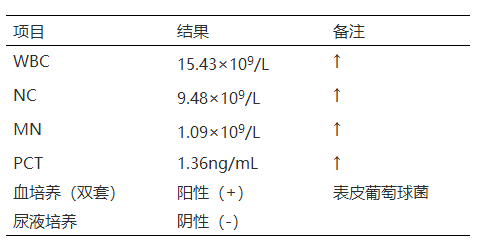
怀疑表皮葡萄球菌的血流感染,而感染源头从何而来呢?
由于病人长期插入透析导管,检验科微生物室建议做导管培养,最终导管培养阳性(+),经鉴定也为表皮葡萄球菌,耐药谱与血标本的一样。拔出导管和进行抗生素治疗后病人好转。因此,CNS从一个定植的过程转变成感染的过程。
随着医疗水平的发展,特别是侵入性医疗器械的使用和宿主免疫状态的改变导致CNS感染的机率大大增加,其引发的发病率和死亡率的增加、社会经济成本的提高,是未来待解决的医疗问题。CNS的发病机制取决于它们在非生物或生物表面上形成生物膜的能力,这是由多种蛋白和多糖因子以及eDNA介导的。未来我们需要对生物膜形成的分子机制有更深入的了解才能有效地预防和治疗FBRIs。
区分侵袭性、污染性和定植性CNS仍然是一个挑战,特别是对长期住院的患者。医院应将耐药型和毒力型CNS纳入医院感染控制和监测的范围。医务人员应严格执行消毒隔离制度和手卫生制度,避免环境和采样环节的污染,结合临床症状、实验室检测指标综合判断CNS的感染。1.Heilmann C, Ziebuhr W, Becker K. Are coagulase-negative staphylococci virulent? Clin Microbiol Infect. 2019,25(9):1071-1080.2.Lina G. New insights into coagulase-negative staphylococci. Clin Microbiol Infect. 2019,25(9):1063.3.Becker K, Heilmann C, Peters G. Coagulase-negative staphylococci. Clin Microbiol Rev. 2014 ,27(4):870-926.4.CHINET中国细菌耐药监测网 www.chinets.com